
您当前的位置: > 科普知识 >
- 全网发布:05-28 11:10 发表者:fuda_xxfb
徐克成大讲堂 | 恶性胆道梗阻的介入治疗
食欲不振、乏力、上腹部隐隐作痛
皮肤、巩膜黄染
当你持续有这些症状时
就要引起重视了
这可能是梗阻性黄疸
那么出现这种情况应该怎么办
日前
广州复大肿瘤医院介入科丘宁宁医生
在“复大新视野徐克成大讲堂”第68讲上
与大家分享这方面的介入治疗


1.梗阻性黄疸是什么?
梗阻性黄疸指由胆道内或胆道邻近部位的良、恶性病变阻碍胆汁经由胆道流入十二指肠,引发胆道内压力增高,胆汁由肝细胞和毛细胆管逆流入血窦、窦周,导致血中结合胆红素水平升高的黄疸。
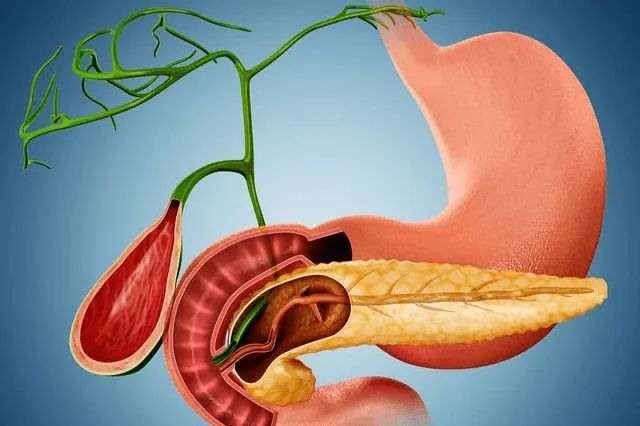
梗阻性黄疸的病因复杂多样,最常见的梗阻性黄疸病因基本分两种:一种是良性胆道梗阻,常由于胆道结石,胆道炎症引起;另一种是恶性胆道梗阻,常见于肝细胞癌、胆管癌、胰头癌、壶腹部癌和转移性肝癌及转移淋巴结等。也有少见病因包括腹部血管畸形、术后损伤、异位胰腺、胆管内有血凝块等。
恶性梗阻性黄疸的常见症状:
①腹痛:慢性期表现为右上腹隐痛或钝痛,急性期可表现为突然出现的右上腹绞痛。
②食欲减退,厌油,乏力,消瘦:跟胆汁无法进入肠道,会引起肠内营养消化吸收不良有关。
③高热、寒颤:跟胆汁长期淤积在胆管内易继发感染有关。
④尿的颜色改变:浓茶样尿液。
⑤粪的颜色改变:白色陶土样大便。
2.恶性梗阻性黄疸如何治疗?
大多数恶性梗阻性黄疸确诊时已经进入肿瘤中晚期阶段,全身情况较差,临床治疗十分棘手,有手术机会的患者不多。介入治疗如经皮肝穿刺胆管引流术(PTCD)及胆道支架置入术,为年老体弱不能耐受手术或不能手术治疗的胆道梗阻患者开辟了一条新的治疗途径。
PTCD可减轻胆道压力降低胆红素水平、改善肝功能,超声引导能便捷、清晰、快速显示上级胆管分支,从而显著提高此技术的成功率及安全性。但存在引流管脱落阻塞、感染、胆汁流失导致的生理功能紊乱,消化不良等风险,不适宜长期使用,故多用于术前减黄。胆道支架的内引流方式,可有效弥补PTCD外引流的缺点,降低胆道压力,对于解除患者黄疸有着立竿见影的效果。
对于无外科手术指征的恶性梗阻性黄疸,PTCD及支架植入术具有微创性的特殊优点,能有效缓解临床症状,提高患者生活质量。同时,降低血清胆红素水平,控制胆道感染、改善肝功能及机体状况,为后续的治疗创造条件。除引流和支架植入外,经皮穿刺可为肿瘤活检、光动力治疗及近距离放疗等提供治疗通道。对于良性梗阻性黄疸患者,胆道引流除有利于迅速缓解黄疸和感染等症状外,还可为后续治疗提供通道。
禁忌证
①相对禁忌证包括凝血功能异常、对比剂过敏及大量腹腔积液等;
②绝对禁忌证主要为无法纠正的严重凝血功能异常等;
③对存在严重全身性感染者,应在感染控制后再考虑植入金属支架;
④对无法明确病变良恶性及拟接受外科手术者不能植入永久性金属支架。
3.案例分享——
患者,男性,59岁,胃癌术后2年,因皮肤、巩膜黄染在外院接受了PTCD治疗,术后黄疸有所减轻,但感染症状加重,逐来我院就医。
入院后生化检查结果:总胆红素184.2umol/L、直接胆红素131.4umol/L、间接胆红素52.8umol/L,CA199 1639u/ml,肝功能Child-Pugh评分B级;CT提示:左右肝管汇合区胆管壁增厚及结节影,待排胆管癌可能;肝内PTCD术后改变,肝内胆管扩张并部分胆汁淤积可能;肝实质异常强化结节影。肝门部肿物活检提示:病变符合肝脏转移性腺癌,考虑为原胃转移。
经MDT会诊后,考虑胃癌术后肝转移癌侵犯胆管所致梗阻性黄疸。为改善患者生活质量、降低胆红素、改善肝功能,为后续化疗药物的应用创造条件、延长患者生存期,经患者及家属同意后,为其实行胆道支架植入治疗。术后患者接受4次肝动脉灌注化疗术,肿瘤控制良好,胆红素稳定,肝功能Child-Pugh评分A级,肿瘤评价为CR。

术前 经PTCD管胆道造影

术中 植入两枚8mmX80mm支架


术后4天复查 左胆管造影剂通过原狭窄段良好,顺利流入十二指肠,给予拔除
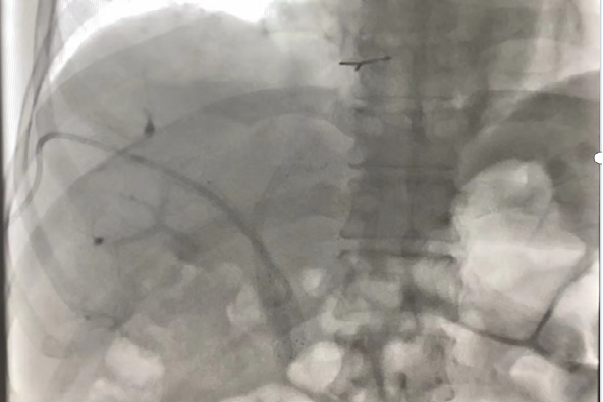

术后4天复查 右肝部分胆管造影剂排除迟缓,保留右侧胆道引流管,继续外引流,择期复查
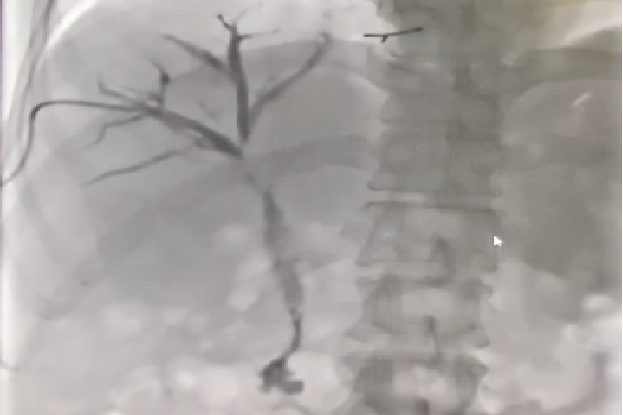

术后1月复查 右胆管残留狭窄、造影剂线形通过,考虑患者目前无明显黄疸症状,肿瘤较前有所缓解,为改善生活质量,给予拔除


术后4月复查 指标逐渐恢复正常
相关热门词:


































 粤公网安备 44010602001792号
粤公网安备 44010602001792号